Fábrica de Jalecos: A Medicina como Commodity
- Bernardo Caldoncelli de Andrade

- 29 de mar.
- 15 min de leitura

Fonte: Freepik
A medicina é uma das profissões mais antigas e importantes da humanidade, tendo sua consolidação fundamentada em um modelo de natureza pública e rigorosa. No entanto, o cenário atual revela uma mudança preocupante: a explosão descontrolada no número de graduandos em medicina no Brasil, que altera o perfil da formação e impacta diretamente a qualidade da assistência à população. Esse panorama sofreu rupturas drásticas na última década, impulsionadas por decisões políticas que flexibilizaram a regulação e permitiram uma abertura indiscriminada de novas faculdades sob a lógica do mercado.
Essa formação, tradicionalmente dominada pelo setor público, registrou uma inversão estrutural na qual o protagonismo agora pertence às instituições privadas. De acordo com a Demografia Médica 2025 da Faculdade de Medicina da USP (FMUSP), dos 448 cursos de medicina existentes no país, apenas 28% são públicos, enquanto 72% são de natureza privada. Esse predomínio reflete uma transição perigosa na qualificação profissional, visto que a prioridade dessas instituições deslocou-se da excelência acadêmica para a maximização do lucro, transformando o diploma em um ativo financeiro de alta escala.
Percebe-se, portanto, que há um crescimento desenfreado no número de faculdades particulares de medicina no Brasil e que esse movimento ainda não apresenta sinais de contenção. Dessa forma, vale a seguinte reflexão: esse aumento exponencial no número de médicos representará maior qualidade no atendimento ou será apenas em prol de interesses do mercado?
A Expansão Desenfreada do Setor Privado
O Brasil consolidou-se como o segundo país com o maior número de faculdades de medicina no mundo, segundo a Associação Paulista de Medicina (APM). Porém, essa expansão revela a maturação de um modelo de negócio onde o rigor acadêmico tornou-se um risco direto ao fluxo de caixa. A mercantilização do ensino criou um conflito de interesses estrutural: como a receita das mantenedoras depende integralmente das mensalidades, a evasão de um aluno é tratada como uma perda de ativo financeiro e não como um filtro técnico necessário. Esse paradoxo é exposto pela discrepância nas taxas de desistência: enquanto as Engenharias apresentam 56,5% de evasão, sendo reflexo de maior rigor acadêmico, a Medicina sustenta uma taxa de apenas 18%, segundo o Sindicato das Entidades Mantenedoras de Ensino Superior (Semesp). Nesse cenário, a baixa evasão não sinaliza excelência, mas sim um mecanismo de preservação de receita no qual reprovar o acadêmico significa interromper uma fonte recorrente de receita.

Em um cenário onde as mensalidades vão de 7 a 15 mil reais e o setor movimenta 26,4 bilhões de reais anuais de acordo com a APM, o aluno deixa de ser um acadêmico a ser provado para se tornar um ativo de fluxo de caixa garantido. Essa blindagem contra a evasão sugere que o rigor pedagógico foi subjugado pela lógica da escala: numa estrutura de custo fixo elevado, reprovar ou perder um aluno é um prejuízo operacional que o mercado não aceita. Assim, a formação médica brasileira transita de um ideal de elite intelectual para uma linha de montagem de diplomas, onde a barreira de entrada é financeira, mas a de saída é quase inexistente.
A expansão do ensino médico no Brasil decorre de uma distorção do planejamento estatal pelo mercado, viabilizada por brechas na Lei do Mais Médicos que foram aproveitadas com precisão cirúrgica pelo sistema privado. O que deveria ser um processo regulado tornou-se um cenário de judicialização sistêmica após a moratória1 de 2018. Ao contestar a validade da Portaria 328 frente aos princípios de livre iniciativa, centenas de instituições obtiveram liminares para abrir vagas fora do cronograma oficial. Esse movimento atropelou o planejamento do governo, forçando uma oferta de vagas que responde à agressividade jurídica das empresas de educação, ignorando o gargalo real da infraestrutura de saúde e das residências médicas2.
O Mercado das Faculdades de Medicina
As instituições de ensino médicas são vistas como uma “mina de ouro” para grandes grupos educacionais. Uma faculdade de medicina particular apresenta receita gerada rapidamente e alta margem de lucro, mesmo apresentando alto custo fixo operacional devido à manutenção de laboratórios, softwares, insumos e convênios hospitalares. A Afya, líder brasileira em educação médica, divulgou em sua apresentação de resultados que obteve lucro líquido de R$ 768,4 milhões em 2025. Dessa forma, cada aluno matriculado além do ponto de equilíbrio gera um lucro marginal altíssimo, que é imediatamente reinvestido não somente na qualificação do ensino, mas também em agressivas estratégias de marketing e aquisição para dominar o mercado, consolidando um ciclo onde a escala financeira inviabiliza qualquer compromisso com a excelência acadêmica.
A percepção de saturação já penaliza o valuation das instituições, provocando uma correção severa nos múltiplos do setor. O caso da incorporação da UNIGRANRIO pela Afya, em 2021, ilustra o pico desse entusiasmo: o grupo pagou aproximadamente R$2,2 milhões por vaga. Atualmente, com a diluição da exclusividade e o aumento do risco jurídico das liminares, o valor de mercado dessas mesmas vagas recuou para cerca de R$1,2 milhões de acordo com o jornal Valor Econômico, representando uma deflação de quase 45% no valor do ativo.
Contudo, esse 'derretimento' no mercado de capitais não se traduz em alívio para o consumidor final. Observa-se uma rigidez de preços nas mensalidades, que permanecem infladas mesmo diante da maior oferta. Isso ocorre porque o setor opera em um cenário de demanda inelástica e alinhamento tático de mercado: enquanto a carreira médica mantiver seu status de retorno financeiro garantido, as mantenedoras preservam suas margens, preferindo a ociosidade de vagas ao risco de degradar o ticket médio e o posicionamento de suas marcas. Essa estratégia de preservação é ratificada pelo BTG Pactual, que em nota setorial destaca que o segmento de educação apresenta uma “geração de caixa robusta, sustentada por dinâmicas resilientes de renda e níveis de inadimplência controlados”, o que permite às instituições manter yields3 elevados mesmo diante de novos marcos regulatórios.
Os resultados do ENAMED4 2026 funcionam como a comprovação de um sistema que prioriza a eficiência financeira sobre a responsabilidade social. Ao revelar que mais de 80% dos 107 cursos com nota insuficiente pertencem ao setor privado, o exame expõe o cerne da mercantilização: a substituição do rigor intelectual pelo poder de compra. Nessas instituições, a barreira de entrada deixou de ser o mérito acadêmico para se tornar a capacidade de arcar com mensalidades que podem chegar a R$ 15 mil, criando um processo de seleção puramente financeiro.
A excelência no ensino médico tem se mostrado incompatível com a lógica de escala e lucro das mantenedoras privadas. Esse cenário cria uma espécie de pirâmide onde grupos educacionais extraem dividendos ao precarizar a formação básica, oferecendo uma promessa de remuneração que a saturação do mercado começa a desmentir. Na ponta final dessa engrenagem, o prejuízo é repartido entre o médico mal formado e o paciente assistido. A concentração de 85% das notas máximas em instituições públicas reforça a tese de que a qualidade acadêmica exige um nível de investimento que o modelo de 'máxima eficiência financeira' das privadas se recusa a arcar.

Portanto, o setor atinge um ponto de inflexão5 onde o lucro fácil, extraído das lacunas regulatórias, encontra seu limite na realidade dos dados. A queda de 45% no valor da vaga é o primeiro sintoma de que o mercado de capitais antecipou o que o ENAMED confirmou: uma estrutura que entrega margens de 40% mas falha em formar profissionais básicos é insustentável. A era da “arbitragem regulatória” chega ao fim, deixando para trás um passivo social que agora estimula uma potencial intervenção estatal para contenção de danos.
O Impacto na Profissão Médica
A profissão médica no Brasil passa por uma transformação estrutural impulsionada pela rápida expansão das escolas de medicina nas últimas duas décadas. Em 2024, o número de médicos formados de acordo com a Demografia Médica FMUSP foi de 597 mil, número alarmante se comparado ao ano 2000, quando havia cerca de 230 mil médicos no país. Essa informação é corroborada pelo aumento da densidade médica, que hoje é de 2,98 médicos a cada 1000 pessoas, com aumento de mais de 100% em relação ao começo do século. A partir desses dados, projeta-se que, até 2035, o Brasil chegará à marca de 1 milhão de médicos, também de acordo com a Demografia Médica FMUSP. Esse crescimento acentuado, contudo, sinaliza uma saturação iminente, onde o excesso de oferta de profissionais não resolve vazios assistenciais, mas sim acelera a precarização dos vínculos e a compressão salarial da categoria.

Essa evolução acelerada no número de graduados gera efeitos negativos nas etapas seguintes da formação médica, especialmente no acesso à residência. O número de vagas de residência não acompanhou o aumento de vagas nas faculdades, inflando a concorrência e tornando o seu acesso mais restrito. Em 2018, de acordo com a Demografia Médica FMUSP 2025, a discrepância entre o número de graduados em medicina e residentes no primeiro ano era de 3.886, enquanto atualmente esse valor é 16.422, demonstrando que há um descompasso entre o número de vagas nas universidades e nas instituições de residência.

A limitação de vagas de residência não produz apenas maior competição acadêmica, mas também consequências socioeconômicas relevantes, provocando um fenômeno de elitização da especialização. O recém-formado, após seis anos de graduação, enfrenta um cenário onde a aprovação em programas de excelência exige, muitas vezes, anos adicionais de cursinhos preparatórios e dedicação exclusiva. Esse prolongamento da formação, que pode superar uma década entre o vestibular e o título de especialista, cria uma barreira financeira para quem necessita de retorno imediato.
Pressionados pelo endividamento estudantil ou pela urgência em recuperar o alto investimento das mensalidades privadas, muitos médicos são afastados da residência, optando por ingressar diretamente no mercado como generalistas6 em plantões de baixa complexidade. Assim, a residência médica torna-se um privilégio de quem possui suporte financeiro para abdicar de uma renda plena em troca de uma bolsa de estudos limitada, enquanto a grande massa de graduados é empurrada para a precarização do trabalho. Esse descompasso não apenas atrasa a inserção produtiva do médico, mas estratifica a medicina entre uma elite especializada e uma base de plantonistas sobrecarregados.
Como consequência desse gargalo na especialização, cresce o número de médicos que ingressam no mercado de trabalho sem residência. Apesar de corresponderem a 40.9% dos médicos totais de acordo com a Demografia Médica FMUSP 2025, a tendência é de que esse número cresça de modo acelerado nos próximos anos. Logo, a concentração desses médicos em grandes centros reforça a concorrência entre eles pelas mesmas vagas, especialmente a de plantonistas. Essa concorrência maior impacta diretamente no valor pago por plantão, trazendo consequências negativas para a profissão.
O aumento desmedido na oferta de médicos generalistas impacta severamente a dinâmica salarial do setor, especialmente no mercado de plantões. Embora o valor nominal de um turno de 12 horas tenha se estabilizado em torno de R$ 1.250,00, essa aparente constância mascara uma desvalorização real profunda; se corrigido pelo IPCA7 acumulado nos últimos 12 anos, o montante deveria ultrapassar os R$ 2.500,00. Nesse sentido, a estagnação do valor do plantão não é um mero acidente econômico, mas a prova da consolidação do médico como uma commodity cambiável. Hospitais e operadoras de saúde agora dispõem de um exército de recém-formados, o que retira o poder de barganha da categoria e força veteranos a aceitarem remunerações defasadas. Estabelece-se, assim, uma lógica de substituibilidade perversa: a experiência clínica, que deveria ser um ativo de valorização, torna-se um passivo financeiro diante de uma massa de profissionais dispostos a operar sob o 'ticket médio' imposto pelo mercado, transformando o exercício da medicina em uma linha de produção de baixo custo.
A compressão da remuneração e a necessidade de jornadas cada vez mais longas trazem consequências diretas para a saúde dos plantonistas. Por precisarem trabalhar mais horas, seja para pagar cursos de residência, para quitar empréstimos estudantis ou para obter salários maiores, há maior sobrecarga para estes profissionais. Soma-se a isso o fator geracional, no qual médicos mais velhos são forçados a manter rotinas extenuantes para competir em um mercado saturado por uma mão de obra jovem, mais barata e disposta a aceitar remunerações defasadas. Um estudo realizado em 2020 por Qin Zhang indica que cerca de 60% dos médicos que trabalham em emergências hospitalares sofrem burnout8. Esse número é preocupante pois revela as consequências diretas do valor baixo pago por plantão. Ou seja, conclui-se que o aumento desordenado e focado apenas em volume, sem planejamento estrutural, gera efeitos colaterais negativos para a profissão.
Além disso, a distribuição das vagas de residência também é um fator a se analisar e influencia diretamente na distribuição dos médicos pelo país: apesar do número de vagas ter crescido, mesmo que com uma taxa menor, elas são focadas em capitais, especialmente na Região Sudeste. Os estados de São Paulo, Rio de Janeiro e Minas Gerais concentram 47,7% dos programas de graduação e 52,4% dos alunos de Residência. Essa concentração é um fator que ajuda a tornar a distribuição médica desigual pelo país, pois o sistema não incentiva os médicos a saírem dos grandes centros.
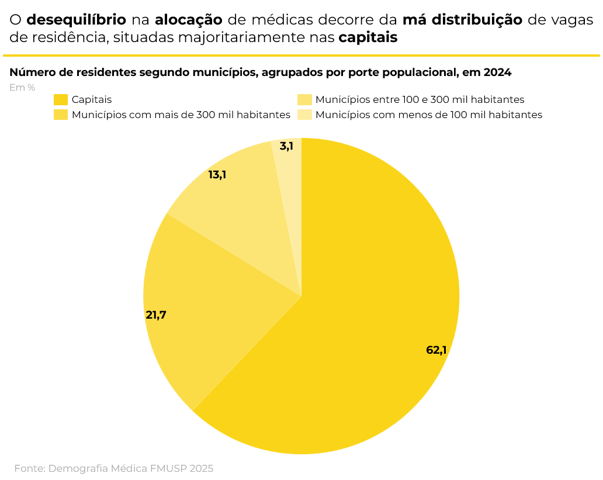
A desigualdade na distribuição regional é o desafio central da demografia médica brasileira, sobrepondo-se à discussão sobre o volume absoluto de profissionais. Embora o país caminhe para o marco de 1 milhão de médicos, a densidade nacional de 2,98 por mil habitantes já supera a de nações desenvolvidas como o Canadá (2,92) e os Estados Unidos (2,72), aproximando-se da média da OCDE9 (3,7). O problema reside no abismo geográfico: enquanto estados como Amapá e Maranhão apresentam índices precários, inferiores a 1,5, centros como São Paulo e Espírito Santo superam a marca de 3,5. Fica evidente, portanto, que a ineficiência do sistema não decorre da falta de médicos, mas de uma concentração espacial que o simples aumento de vagas em faculdades é incapaz de resolver.

A desigualdade na distribuição de médicos torna-se ainda mais evidente quando se analisa a diferença entre capitais e interior. Além da concentração maior em estados da Região Sul e Sudeste, há uma discrepância quando se olha para a capital de cada Estado, reafirmando que o fluxo de profissionais é ditado pela concentração de infraestrutura e polos de renda, que historicamente se localizam em grandes centros. De acordo com a Demografia Médica FMUSP 2025, ao se analisar somente as capitais, a que possui a menor razão de médicos por mil habitantes é Macapá (AP), com 2,22. Porém, ao se olhar para o resto do Estado, excluindo sua capital, percebe-se um valor de 0,31 médicos por mil habitantes, sendo este o 3o valor mais baixo entre todos os Estados, ficando à frente do Amazonas (0,20) e Roraima (0,13). O índice IDCI10 representa bem essa discrepância entre os valores vistos em capitais e nos interiores. De acordo com a Demografia Médica FMUSP, o índice no Brasil é de 3,66, o que significa que há 366% mais médicos em capitais quando comparado ao interior. Em certos estados, o índice chega a quase 20, reforçando a desigualdade existente na distribuição de médicos no território brasileiro. Essa discrepância afeta diretamente a população brasileira, especialmente do interior, que sofre com a falta de médicos.
Como Fica a População?
O crescimento desordenado do contingente médico não se traduz em avanço assistencial, mas em um risco à população. A precariedade estrutural é evidente: com apenas 178 hospitais de ensino para 390 faculdades, a formação deficitária aliada ao gargalo da especialização empurra profissionais tecnicamente inseguros para a linha de frente. No fim, a população sofre um paradoxo cruel: nos grandes centros, enfrenta um atendimento superficial e propenso ao erro devido à exaustão e má formação, enquanto no interior, continua refém dos vazios assistenciais, comprovando que o volume de diplomas é incapaz de superar a falta de infraestrutura e a má distribuição geográfica.
A degradação técnica do corpo clínico impõe, ainda, um custo invisível à sustentabilidade do sistema de saúde. Médicos com formação deficitária e sem especialização tendem a adotar uma medicina defensiva, caracterizada pela solicitação de exames complementares e interconsultas desnecessárias como mecanismo de proteção. Para a população e para as fontes pagadoras (planos de saúde), isso se traduz em um ciclo de desperdício e aumento da sinistralidade, onde o baixo custo do "generalista barato" é anulado pela ineficiência diagnóstica e pelo prolongamento de desfechos clínicos simples.
Por fim, a face mais aguda dessa crise é a explosão da judicialização. O salto alarmante de processos por erro médico, que saíram de 12 mil para mais de 74 mil em apenas um ano, segundo o CNJ (2024) sinaliza a ruptura da confiança na relação médico-paciente. Esse cenário de insegurança jurídica não apenas vitimiza o paciente, mas onera toda a cadeia de saúde com custos de seguros de responsabilidade civil e indenizações, confirmando que a mercantilização do ensino médico transferiu o lucro para as mantenedoras enquanto socializou o prejuízo técnico e jurídico com a sociedade.
A Retomada da Qualidade via MEC e ENAMED
A implementação do ENAMED representa uma tentativa de frear a mercantilização do ensino médico ao transformar a qualidade acadêmica em um requisito inegociável para a existência das faculdades. Mais do que uma simples burocracia, essa fiscalização estabelece um cerco necessário contra instituições que operam no limite da precariedade, condicionando a manutenção de suas vagas a resultados técnicos concretos. Sob a ameaça de fechamento e suspensão de criação de novas vagas, o MEC impõe um custo à negligência, forçando as mantenedoras a entenderem que a formação de um médico não pode ser tratada como uma linha de montagem imune à supervisão estatal.
O MEC utilizará o PROUNI11 e o FIES12 como ferramenta de pressionar instituições que entregam um ensino insuficiente. Esses programas, que, de acordo com a FMUSP, beneficiam 23% dos alunos de faculdades privadas, e representam receita garantida, pois são provenientes do Governo Federal. A medida de suspensão aumentará a evasão dos alunos e a taxa de inadimplência, demonstrando que pode ser uma tentativa eficiente do Estado de garantir o padrão de qualidade do ensino de medicina.
Portanto, as possíveis sanções do MEC atingem o coração financeiro das mantenedoras, evidenciando que a qualidade do ensino não é mais apenas um atributo qualitativo, mas também um requisito de sobrevivência econômica. Contudo, a degradação desse modelo de negócio é apenas a face visível de um problema mais profundo. A expansão desordenada compromete o retorno dos investidores e o próprio prestígio e a competência da prática médica no país.
O Desfecho da Mercantilização
Assim sendo, fica evidente que a mercantilização da medicina redefiniu as prioridades do setor: o foco, que antes era em formar os melhores médicos possíveis, hoje está voltado para obter o maior lucro possível, independente da formação oferecida. Essa “mina de ouro” sustentada por mensalidades astronômicas e altas margens operacionais gerou uma bolha educacional que traz impactos nos profissionais de medicina e na população que depende desses serviços.
O médico, cada vez mais desvalorizado e que enfrenta maiores dificuldades na especialização, tem se tornado cada vez mais ineficiente nas redes hospitalares. Já as pessoas sofrem cada vez mais com erros médicos de profissionais pouco qualificados e/ou especializados. Se esse ritmo se mantiver, o Brasil alcançará a impressionante marca de 1 milhão de médicos em menos de 10 anos sem se tornar uma potência mundial no setor de saúde, mas como um demonstrativo de que escalonar um setor tão importante sem a infraestrutura necessária pode comprometer uma profissão inteira e a segurança de quem dela depende.
Glossário
Moratória: Suspensão temporária imposta pelo governo federal à abertura de novos cursos de medicina e à ampliação de vagas em cursos existentes.
Residência Médica: Programa de pós-graduação sob a forma de especialização em serviço, destinado a conferir o título de especialista em uma área médica específica.
Yields: É a taxa de retorno de um investimento. No setor educacional, o Free Cash Flow Yield mede quanto de caixa a faculdade gera em relação ao seu valor de mercado. Um yield alto indica uma operação altamente lucrativa e eficiente em transformar mensalidades em lucro disponível para acionistas.
ENAMED: É o Exame Nacional de Avaliação do Desempenho de Medicina, uma avaliação de larga escala implementada pelo governo federal para aferir a qualidade da formação médica no país
Ponto de Inflexão: Momento crítico de mudança de rumo em uma tendência, processo ou gráfico. Representa o estágio em que uma curva altera sua direção ou intensidade, marcando a transição definitiva entre um estado anterior e uma nova realidade. No contexto socioeconômico, é o evento ou período que rompe com o equilíbrio antigo e acelera transformações estruturais.
Generalistas: Médicos que possuem o registro profissional (CRM), mas não concluíram um programa de residência médica ou não possuem título de especialista registrado no Conselho Federal de Medicina (CFM). No mercado de trabalho, atuam majoritariamente em cuidados primários, pronto-atendimento e plantões de baixa complexidade, compondo a base da pirâmide assistencial.
IPCA: Índice Nacional de Preços ao Consumidor Amplo; indicador oficial utilizado pelo IBGE para medir a inflação e a variação do poder de compra no Brasil.
Burnout: Síndrome de esgotamento profissional resultante de estresse crônico no trabalho, caracterizada por exaustão física, mental e despersonalização.
OCDE: Organização para a Cooperação e Desenvolvimento Econômico; grupo de países desenvolvidos que estabelece padrões globais para políticas econômicas e sociais.
IDCI: Índice de Desempenho de Cursos de Medicina; métrica que avalia a qualidade da formação baseada em infraestrutura, corpo docente e desempenho dos alunos.
PROUNI: Programa Universidade para Todos; política pública que concede bolsas de estudo parciais ou integrais em instituições privadas de ensino superior.
FIES: Fundo de Financiamento Estudantil; programa federal que financia as mensalidades de cursos superiores para estudantes em instituições privadas.
Bibliografia
AFYA compra Unigranrio por R$ 700 milhões para expandir rede de faculdades. Exame, [S. l.], 2021. Disponível em: https://exame.com/negocios/afya-compra-unigranrio-por-r-700-milhoes-para-expandir-rede-de-faculdades/. Acesso em: 7 mar. 2026.
ASSOCIAÇÃO PAULISTA DE MEDICINA. Mercantilização das escolas médicas no Brasil. APM, [s.d.]. Disponível em: https://www.apm.org.br/mercantilizacao-das-escolas-medicas-no-brasil/. Acesso em: 4 mar. 2026.
BRASIL. Ministério da Saúde. Demografia médica no Brasil 2025. Brasília: Ministério da Saúde, 2025. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/demografia_medica_brasil_2025.pdf. Acesso em: 4 mar. 2026.
CETRUS. Carreira médica: demografia médica 2025. Educa Cetrus, [s.d.]. Disponível em: https://educa.cetrus.com.br/carreira-medica-demografia-medica-2025/. Acesso em: 4 mar. 2026.
CURSOS de medicina perdem valor com maior oferta de vagas. Valor Econômico, São Paulo, 2 jul. 2024. Disponível em: https://valor.globo.com/empresas/noticia/2024/07/02/cursos-de-medicina-perdem-valor-com-maior-oferta-de-vagas.ghtml. Acesso em: 7 mar. 2026.
ESTRATÉGIA MED. Demografia médica 2025: Brasil comparado a outros países. Estratégia MED, [s.d.]. Disponível em: https://med.estrategia.com/portal/noticias/demografia-medica-2025-brasil-comparado-a-outros-paises/. Acesso em: 4 mar. 2026.
ESTRATÉGIA VESTIBULARES. Quando surgiu o curso de medicina? Estratégia Vestibulares, [s.d.]. Disponível em: https://vestibulares.estrategia.com/portal/profissoes/graduacoes/quando-surgiu-o-curso-de-medicina/. Acesso em: 4 mar. 2026.
EXTRA CLASSE. Cursos de medicina: a máfia das liminares e o mercado educacional. Extra Classe, 2025. Disponível em: https://www.extraclasse.org.br/educacao/2025/03/cursos-de-medicina-a-mafia-das-liminares-e-o-mercado-educacional/. Acesso em: 4 mar. 2026.
FACULDADE DE MEDICINA DA UNIVERSIDADE DE SÃO PAULO. Brasil ultrapassa 50 mil vagas anuais em medicina após abertura de 77 novos cursos, alertam pesquisadores da FMUSP. FMUSP Notícias, 2025. Disponível em: https://fm.usp.br/fmusp/noticias/brasil-ultrapassa-50-mil-vagas-anuais-em-medicina-apos-abertura-de-77-novos-cursos-alertam-pesquisadores-da-fmusp. Acesso em: 4 mar. 2026.
G1. Enamed: o que vai acontecer com os 107 cursos que tiveram avaliação ruim no exame. G1 Educação, 20 jan. 2026. Disponível em: https://g1.globo.com/educacao/noticia/2026/01/20/enamed-o-que-vai-acontecer-com-os-107-cursos-que-tiveram-avaliacao-ruim-no-exame.ghtml. Acesso em: 4 mar. 2026.
INVESTING.COM. Afya registra margens recordes no ano fiscal de 2025, mas crescimento deve desacelerar em 2026. 12 mar. 2026. Disponível em: https://br.investing.com/news/company-news/afya-registra-margens-recordes-no-ano-fiscal-de-2025-mas-crescimento-deve-desacelerar-em-2026-93CH-1867129. Acesso em: 13 mar. 2026.
KLINITY. Ranking ENAMED. Klinity, [s.d.]. Disponível em: https://www.klinity.com/ranking-enamed. Acesso em: 4 mar. 2026.
JORNAL DA USP. Demografia médica: qualidade da expansão de vagas no ensino brasileiro preocupa pesquisadores. Jornal da USP, [s.d.]. Disponível em: https://jornal.usp.br/ciencias/demografia-medica-qualidade-da-expansao-de-vagas-no-ensino-brasileiro-preocupa-pesquisadores/. Acesso em: 4 mar. 2026.
PROCESSOS por erro médico crescem 506% em um ano no Brasil. Conselho Federal de Farmácia, Brasília, DF, 1 abr. 2025. Disponível em: https://site.cff.org.br/noticia/Noticias-gerais/01/04/2025/processos-por-erro-medico-crescem-506-em-um-ano-no-brasil. Acesso em: 7 mar. 2026.
REVISTA AMPLA. Expansão de cursos de medicina no Brasil: crescimento e desafios. Revista Ampla, [s.d.]. Disponível em: https://revistaampla.com.br/expansao-de-cursos-de-medicina-no-brasil-crescimento-e-desafios/. Acesso em: 4 mar. 2026.
SANARMED. Vagas de medicina no Brasil. SanarMed, [s.d.]. Disponível em: https://sanarmed.com/vagas-de-medicina-no-brasil-colunistapremium/. Acesso em: 4 mar. 2026.
SEMESP. Mapa do Ensino Superior no Brasil: indicadores de trajetória. 13. ed. São Paulo: Semesp, 2023. Disponível em: https://www.semesp.org.br/mapa/edicao-13/brasil/indicadores-de-trajetoria/. Acesso em: 7 mar. 2026.
UNIT. Conheça a história da medicina. Unit Blog, [s.d.]. Disponível em: https://www.unit.br/blog/conheca-a-historia-da-medicina. Acesso em: 4 mar. 2026.
ZHANG, X. et al. Physician burnout and its associated factors among emergency physicians: a systematic review. Medicine, [S.l.], v. 99, n. 32, 2020. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC7593073/. Acesso em: 4 mar. 2026.
.png)



Comentários